1 为弱势群体规划和设计
本文的写作基于一个现实挑战。无论在哪个国家,绝大多数老年人都希望在原先的住所“在地养老”(age in place),然而他们又很难克服年龄增长造成的自理能力、出行能力和家务劳动能力下降所带来的难题(Roy et al., 2018)。政策支持在地养老是因为与花费较高的专业养老院相比,在地养老提供了另一个选择。然而,大部分居住建筑并未采取必要的适老化举措,居住环境也不总是有利于老年人获得看护和服务,使得在地养老策略面临着一系列挑战。此外独居的老年人不断增多,加剧了老年人看护和服务供给的问题。为此,本文对现有的相关创新模式进行了梳理,旨在更好地揭示规划设计在该领域应该发挥的作用。
规划和设计人员应关注老年人口的增长,特别是其中患有生理和认知障碍以及独居老年人的生活需求。满足这些需求的途径广泛存在于对老年人物质、社会层面的支持和服务的供给。本文对此展开的探讨主要立足于以下两个关键问题:首先,衰弱人群和独居老人的激增使城市和地区面临哪些具体挑战?其次,城市规划和设计中有哪些已被证实或认为可行的策略适用于应对目前的困境?
一些可资借鉴的创新举措探索了为老年人提供支持、帮助其独立生活的可能。其中包括住房设计方面的创新,也包括为独居老人提供服务的手段,例如(1)强化具有可参与性、协作性和多样性特征的社区设施和服务;(2)在建成社区中增加正式与非正式的集中服务,以便实现就地老化;(3)在新建社区中安排适合老年人居住的住房、服务,或建设全龄化社区;(4)发展更具备居家模式的特别为老年人建造的住房;(5)发展精细化、小规模的代际住房,促进非正式照料服务,让老年人融入其他居住人群;(6)兼顾高低科技手段,提高老年人的机动性;(7)利用创新手段改善服务输送和社会联系的水平,为老年人提供方便可及的商品、服务和网络联接。
上述方面均与城市设计高度相关,也是相关领域与城市规划衔接的主要界面。物质环境对老年人生活的影响不仅限于居家环境。居家环境本身对老年人固然十分重要,但更应看到其作为与社会环境互动、获取服务、接触自然以及活动延伸的枢纽价值。与此同时,居家环境也是外界向老年人提供服务、联系和产品的目的地。因此,许多创新举措都着眼点于将老年人聚集在特别兴建的房屋组团中以便促进社会互动,提高服务效率;物质环境能否在当地语境下获得成功设计被视为其中的关键。也有一些尝试通过改善既有居住社区以便更持久地为老年人提供服务。所有创新举措都强调物质环境、社会环境和经济环境(包括服务和活动)与老年居民之间的互动。这种互动也是顶尖城市设计项目的核心目标——毕竟仅靠空间自身不足以造就令人赞叹的宜居环境(Carmona et al., 2003; Lang, 2005)。
本文首先提出了一个框架,基于个体、物质空间和社会环境将衰弱老年人群体的需求与规划设计工作联系起来,进而通过审视目标群体的生理和认知衰退趋势及晚年独居所面临的挑战,探讨规划设计人员可以提供或引领的应对策略。针对不同地区的适用策略尽管不尽相同,本文梳理的策略也并非都在实践中得到了广泛检验,但是规划设计在其中的作用同样至关重要。
1.1 人口老龄化与城市设计
老龄化从未是城市设计的核心议题。在住房领域,尽管一直存在相关讨论,并设有《老年人住房杂志》(Journal of Housing for the Elderly)等老牌刊物,老龄化也并未成为核心和首要的话题。城市设计的对象可以狭义地理解为建筑及其周边环境,也可以在更广泛的语境下理解为由设计师、规划师、管理者、开发者等共同定义的空间形态(Lang, 2005;Krieger, 2006)。尽管两种立场的侧重点不同,但在创造老年宜居环境的过程中同等重要。基于城市设计的立场看待人口老龄化的影响有助于引导老年住房者将注意力从居住建筑或住房政策拓展到社区层面,同时,这也能促使规划设计人员利用专业手段改善老年人的生活质量。
环境老年学为城市设计的相关举措提供了重要的理论基础。其中最具影响力的是“老龄化生态理论”(ETA:Ecological Theory of Aging),该理论认为人的行为取决于个人能力、环境压力、人与环境之间的相互作用(Lawton &Nahemow, 1973; Lawton, 1980)。后续又有一些理论在此基础上进一步从选择、补偿、技能优化,以及时间转化等角度进行了更加深入的阐释(Lien et al., 2015; Baltes & Baltes, 1990;Diaz Moore, 2014)。第二个重要的理论体系来自“积极老龄化”(active aging),重点关注社会环境、老年人能力的维持、与他人的互动以及在衰老过程中保持独立的能力(WHO,2002; Wahl et al., 2012; Rowe & Kahn, 1998)。积极老龄化的理论体系同样也涉及物质空间。
上述理论均强调老年人群是一个差异化显著的群体,既有健全者也有失能者。然而传统的规划设计却大多只关注能力大都健全的对象。通用设计(universal design)如轮椅专用道路算是一个例外,各个年龄层都可使用。不过通用设计对不活跃、甚至衰弱的老年人作用有限。与轮椅使用者相比,老年人出门要面对多重困难,例如空气质量、交通安全等社会、服务、空间环境带来的问题。内涵更加广泛的“包容性”(inclusive)设计则尚未得到广泛的采用(Institute for Human Centered Design, 2018)。
活跃老年人得到的关注通常高于衰弱老年人,部分原因在于后者越来越多地退守到相对安全和较低风险的居家环境。然而,即便是那些在家中度过大部分时间的老年人也需要通过服务、交通和联系,以及通过欣赏窗外的风景而与外界产生互动。随着服务和科技进步,城市环境越来越好,老年人外出并享受外部环境的时间也将越来越长。表1 介绍了设计师与规划师如何为衰弱老年人创建支持性环境的一些方法——尽管有些方法看起来并不难,但常常被忽视。
表1 城市设计与规划为小规模居家模式中衰弱老人提供的支持
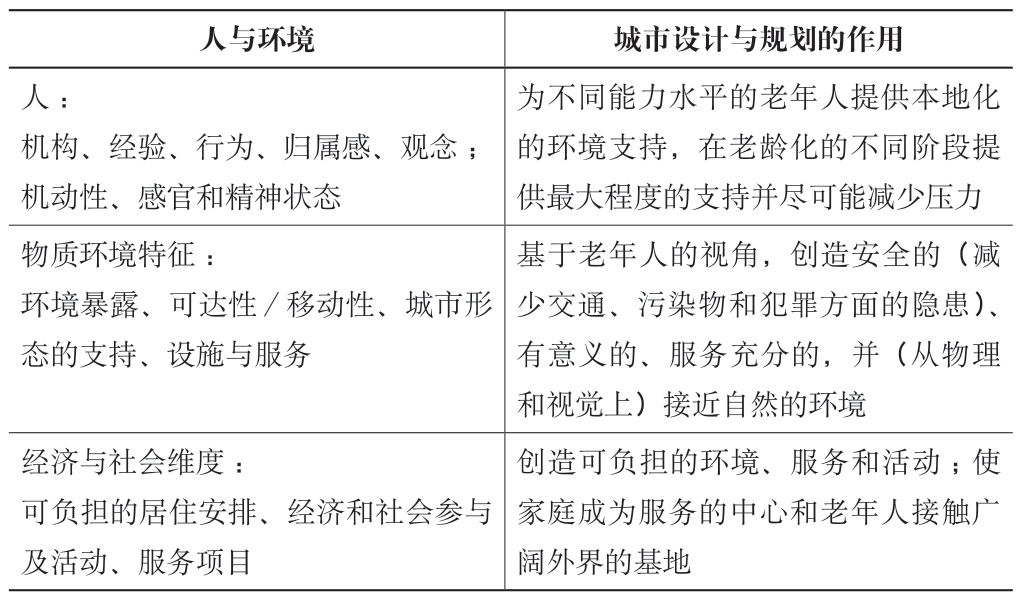
资料来源: Diaz Moore, 2014; Forsyth et al., 2017; Lawton, 1982; Wahl et al., 2012
人与环境城市设计与规划的作用人:机构、经验、行为、归属感、观念;机动性、感官和精神状态为不同能力水平的老年人提供本地化的环境支持,在老龄化的不同阶段提供最大程度的支持并尽可能减少压力物质环境特征:环境暴露、可达性/移动性、城市形态的支持、设施与服务基于老年人的视角,创造安全的(减少交通、污染物和犯罪方面的隐患)、有意义的、服务充分的,并(从物理和视觉上)接近自然的环境经济与社会维度:可负担的居住安排、经济和社会参与及活动、服务项目创造可负担的环境、服务和活动;使家庭成为服务的中心和老年人接触广阔外界的基地
理想的环境应同时满足不同年龄段使用者的需求。个人方面,环境应提供必要的支持和适度的挑战;物质方面,应提供的支持包括避免对有害化学物质等环境伤害的暴露,协助获得健康资源(例如医疗保健服务),促进健康行为(如对身体活动和健康饮食的支持),以及享受来自大自然的益处(Massotti et al., 2006; Clark & Nieuwenhuijsen, 2009; Hunteret al., 2011: 356; Forsyth et al., 2017; Rowe et al., 2016);社会方面,支持性的环境包括提供可负担的住房和与他人互动的机会等。
1.2 人口老龄化的挑战
1.2.1 老年人口不断增长
20 世纪以来,人口的预期寿命大幅度延长在很大程度上得益于新生婴儿死亡率的降低。美国人口的预期寿命在1900年为男性52 岁、女性58 岁,而在2015 年为男性81 岁、女性86 岁,增长了近30 岁。从全球的情况来看,2015 年的人口预期寿命是男性69 岁、女性74 岁(WHO, n.d.)。老年人平均预期寿命的延长幅度为男性17 岁、女性20 岁(Bell &Miller, n.d.)。
伴随着预期寿命的延长,老年人口的占比也大幅增加。在美国,65 岁及以上人口占总人口的比例从1900 年的4.1%(约300 万)上升到2000 年的12.4%(近3 500 万),预计到2030 年将达到20%(近7 300 万)(West et al., 2014)。对于其他移民较少的国家而言,由于缺少外来的年轻移民,老年人口的比例更是居高不下。
1.2.2 家庭小型化
随着人口的变化以及多代同居传统的日渐式微(例如年迈的父母住在成年子女家中),老年人家庭的规模不断增加。在美国,预计到2035 年时,65 岁及以上的户主当中,将有57%面临独居(JCHS, 2016: 6)。目前,美国85-94 岁的女性老年人当中有将近一半独自居住(图1)。而这正在成为世界范围内的普遍现象(Prioux et al., 2010: 385)。老年夫妇家庭同样面临老年期的生活挑战,但独居家庭无疑更加急迫。
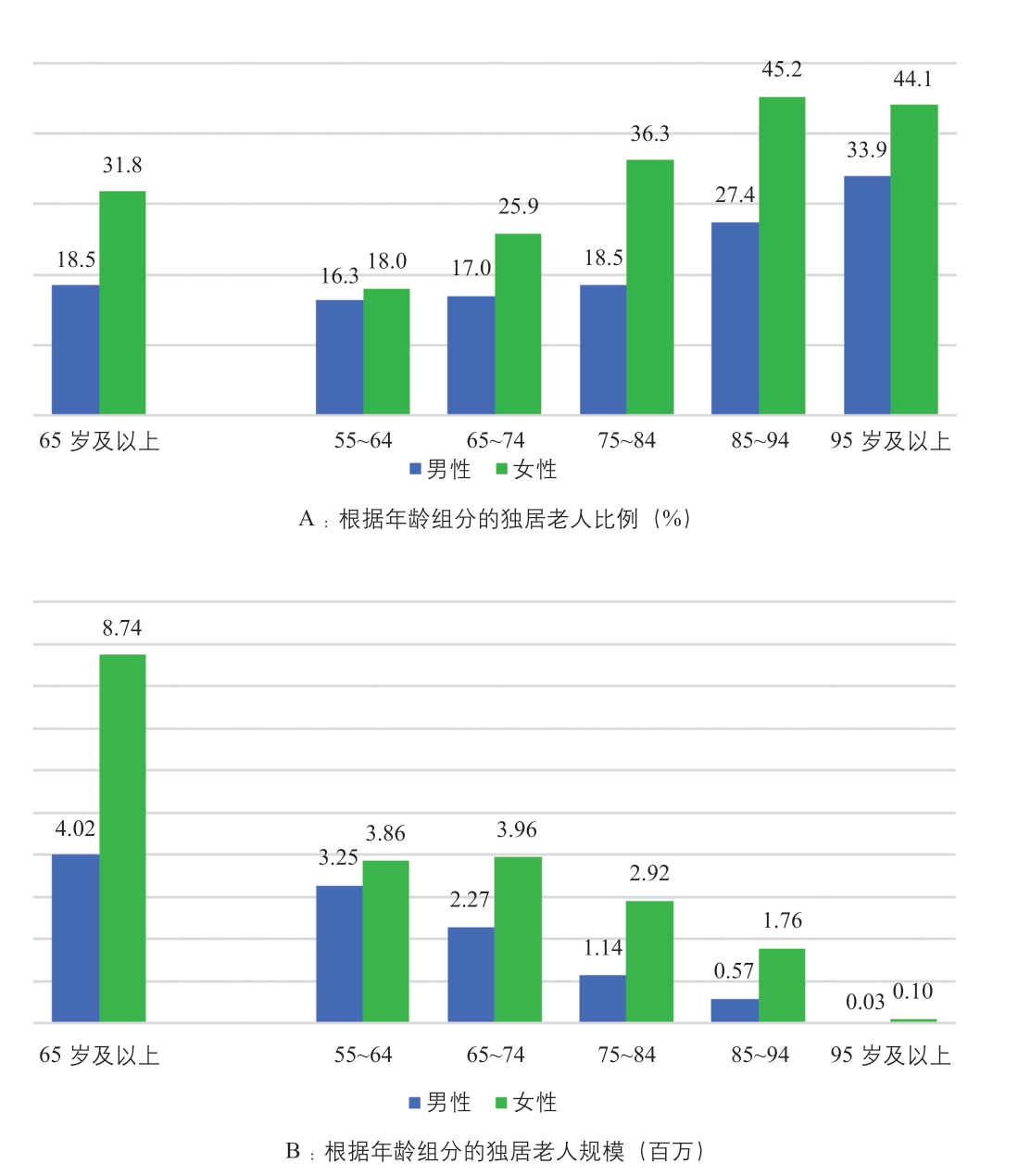
图1 2016 年美国单独居住的55 岁及以上人口比例
资料来源:哈佛大学住房研究联合中心,2016 年美国社区调查表
导致独居老人增加的原因很多,譬如较低的结婚率和较高的离婚率(JCHS, 2016: 6; Wang & Parker, 2014)。由于女性寿命通常比男性长,而又倾向于与较年长的男性结婚,也导致女性晚年容易成为独居老人。
独居老人的增长还跟与子女分开居住的倾向相关。在很多国家,生育率的下降均使人们晚年能从子女那里得到照顾或与子女同住的机会显著减少。受教育水平的提高、晚婚、离婚和工作等是造成低生育率和无子女的主要原因。根据统计,1990 年代中期—2010 年之间,经合组织(OECD)国家的无子女家庭比例大都有所增加,只有4 个国家例外。2010 年,奥地利、加拿大、芬兰、爱尔兰、西班牙、英国和美国的40-44 岁年龄段居民的无子女率达到或超过19%(OECD, 2015)。事实上,即便生育子女也不能保证人们在晚年能够获得帮助。女性是传统意义上为父母提供照料的主要角色,但如今她们大多参与有偿工作,且不一定邻近父母居住(Kasper, 2015)。这已经成为一个相当普遍的国际现象。以日本为例,1960 年,65 岁以上人口当中,与孩子一起生活的老人比例为65%;2005 年,这一比例下降为47%(NIA & WHO, 2011)。从发展的趋势来看,这一变化带来的影响将超过人们的想象。
独居家庭,特别是女性家庭,通常拥有较少的财富。2016 年的美国社区调查数据显示,65 岁及以上独居女性老人的贫困率为18.7%,独居男性老人的贫困率为14.5%,而已婚夫妇家庭中则只有4.1%面临贫困。从人群种族的角度看,单身独居的黑人和西班牙裔/拉丁裔女性的贫困率最高,分别为29.2%和41.2%。在美国,独居老人比已婚老人残疾率更高,需要支付更高的医疗费用(JCHS, 2016: 6)。
1.2.3 趋向家庭护理
由于收入较低而对有偿护理的需求更高,小家庭更容易陷入困境。与此同时,政策导向和消费者选择均倾向于减少机构养老的比例。1990—2015 年之间,尽管美国老年人口持续增加,但入住养老机构的老年人比例却稳步下降。美国社区调查数据显示,2016 年全美约有124 万65 岁以上的老年人口(占65 岁以上人口总数的2.6%)生活在养老机构中,而1990 年这一比例是5%;养老机构的老人出现高龄趋势。根据2010 年的统计,美国医疗保险登记者中,85-94 岁和95 岁及以上生活在养老机构中的老年人占总数的10.4%和24.7%(West et al., 2014: 136-137)。这意味着数量巨大的老年人生活在养老机构以外,他们的家庭、社区和生活环境需要更多的物质和社会支持。
1.2.4 老年人群的变化和困境
尽管老年人的情况各不相同,但年龄增长导致更高失能风险是不容否认的事实。在美国,85 岁以上的老年人口中有53%存在行走、上下楼梯方面的困难;50%无法独自完成生活事务;31%无法自己穿衣和沐浴;35%存在听力障碍;29%存在不同程度的记忆、专注力和决策困难;18%存在视力障碍(Westet al., 2014)。这种情况并非仅限于美国,而是国际范围内普遍存在的情形(Laforune et al., 2007)。
根据日常生活活动(ADLs)量表的评测,一些老年人需要的照料包括“进食、穿衣、上下床或座椅起坐、沐浴或冲凉以及如厕等”。根据工具性日常生活活动(IADL)量表的评测结果,另外一些老年人需要的帮助涉及做饭、理财、购物、做家务和使用电话等(The US National Cancer Institute, n.d.)。除了居家环境,老年人还存在很难获得服务这一问题。例如一些老年人无法开车出门,或居住在缺乏公共服务的偏远郊区和乡村。
老年人在日常生活中出现的机能障碍常常与衰弱同时存在。衰弱(frailty)是复杂因素交互作用和累积的结果。医学领域对衰弱的判断依据是如下五个特征中出现三项以上:体重下降(萎缩)、疲惫、步速降低、体力活动下降以及握力减退(Fried, 2016: 3)。社会学对衰弱的定义还涉及其他一些特征,如认知障碍、尿失禁、平衡不佳和易跌倒、日常活动困难、给予和接受社会支持的能力下降以及失能波动等(Clegg et al., 2013; Barrett & Twitchin, 2006; Hattgen et al.,2013)。造成衰弱的原因复杂且备受争议,但主要原因是身体老化和对抗压力的应激机制衰退(Buckinx et al., 2015)。
一项基于欧洲和主要中低收入国家(中国、墨西哥、加纳、南非、印度和俄罗斯)近80 000 位50 岁以上调研对象的研究发现,年龄在85-89 岁之间的老人和90 岁及以上的老人存在较高的衰弱比例,分别为21%~45%和23%~47%(Hartgen et al., 2013)。对包括美国在内的高收入和中等收入国家的研究也发现了相似的结果(Fried, 2016; Clegg et al.,2013)。在一项针对7 439 名美国人进行的研究中,研究者发现很多人存在衰弱定义的五个基本特征中的1~2 项。这个群体包括65 岁及以上人口中的45.5%,85-89 岁人口中的47.5%,以及90 岁以上人口的48.7%(Bandeen-Roche et al.,2015: 1429)。这一可观的比例提示我们,城市设计应关注这一群体的需求。
不同的社会经济状况对衰弱也存在影响。收入和受教育水平较低的群体往往更早出现衰弱问题,且在各个年龄阶段都占更高的比例(Harttgen et al., 2013; Bandeen-Roche et al.,2015)。收入和受教育水平较高的群体寿命通常更长,因而出现衰弱的时间较晚。此外,班丁·罗齐(Bandeen-Roche et al., 2015)的研究还发现种族/民族之间也存在差异。在美国,65 岁以上非西班牙裔白人的衰弱比例是13.8%,非洲裔和西班牙裔的衰弱比例则分别是22.9%和24.6%。各族群衰弱前期的群体占比接近,约在45.3% ~ 46.5%之间。
尽管高龄老年人的规模有所增加,但失能比例在过去几年中却有所下降(He et al., 2016; Chernew et al., 2016)。老年问题不是一成不变的,它随着时间的推移而演化或因突发事件而显现, 而个人环境也需按新的需求和局限作出适当的调整。进入高龄阶段的人们都会面临一些活动限制,特别是那些处于弱势或不利条件下的人们。生活环境需要适应这些持续的变化,帮助老年人克服不断加剧的不便。如果人们希望就地老化战略,居家和社区环境必须提供相应的支持,帮助他们就近获得服务。
1.2.5 环境适老化和城市设计
现阶段,环境的适老化举措主要集中于居家层面。美国联合住房研究中心(Center for Housing Studies)根据2011年美国住房调查数据发现,美国老年人所居住的主要住房类型——独立住宅中有近4%提供了三项辅助功能:平层居住(卧室和浴室置于一层)、加宽的走廊和房门、无台阶的入口(JCHS, 2016: 9)。其他国家也在房屋设计、适应性改建、维护和选址等方面采取了部分适老化措施(Barret &Twitchin 2006, 148; Byles et al., 2014)。
城市设计的范围比住房设计更大,涉及街坊、地区甚至更大的范围。本文介绍的对策确实在很大程度上与住房相关,但并不限于这一尺度,我们旨在应对社区或地区层面的居民就地老化问题,如通过住房集群化的创新思路提供公共服务或社会支持。
为了帮助老年人最大限度地与服务网络连接,老年人外出寻求服务或服务人员上门服务是两个同样值得重视的途径,尤其是与家务劳动或个人护理有关的服务(如洗澡、穿衣或进餐)。住房的区位条件对上述两种服务的获取均具有影响。美国65 岁以上的老年人中有一半生活在乡村或大都市的郊区,其中有28%居住在1.7~3.2 户居民/英亩的低密度地区,约有23%的老年人生活在每英亩超过3.2 户的地区(JCHS, 2016: 30)。较低的居住密度和缺少的出行选择使部分老年人难以就近获取服务,即便是在居住密度较高的城市环境中也可能存在各种不便。例如,充满活力的地区可能同时存在拥挤、噪声、不适当的照明和交通事故等风险,使得老年人对前往公共场所望而却步(Hunter et al., 2011; Clarke &Nieuwenhuijsen, 2009)。
专门建造适合老年人居住的住房有助于缓解区位矛盾,便于通过集中居住满足服务需求。有研究显示,与同龄人居住可以降低抑郁风险,提高自评健康(self-rated health)的水平(Clarke & Nieuwenhuijsen, 2009),并且更容易组织志愿服务(Park et al., 2017)。当然,这并不意味着集中居住适合每个人,人们需要多样化的选择。
城市中心区虽然服务密集但存在较高的交通、跌倒等风险。居住密度较低的郊区和乡村地区则难以保证老年人获得便捷、充足的服务,并且存在孤独的风险(Forsyth, 2014)。不同居住密度国家的情况各有不同,然而即便在中国这样居住密度高的国家,生活在新建高密度居住环境中的老年人同样面对社会隔离的挑战。他们就算是与成年子女一起生活,仍不得不忍受大部分时间的孤单,并远离自己的老朋友。总之,良好的物质环境可延长衰弱老年人的机能,但这需要空间设计之外的协同解决方案。
1.3 解决方案
为独居和面临多种困境的老年人提供的解决方案涉及家庭和社会支持、服务项目和健康措施,这些内容尽管超出了城市规划和设计的范畴,但仍相互关联。其中既包括传统的专业养老机构与照料设施(尽管入住的人数减少,但对于患有急症的老人和临终关怀来说还是很重要)、持续护理退休社区(CCRC: Continuing Care Retirement Communities)和活跃的退休社区(ARC: Active Retirement Communities),也包括日益增加的为延长老年人独立生活时间而在社区基础上进行的支持性服务创新,因此社区设计显得尤为重要(Jones et al., 2008: 61-62)。
与此同时,还出现了基于与其他领域合作而在社区和住宅层面出现的创新。各种创新模式中,规划和设计师与相关领域密切合作(表2),主要包括社区层面的服务强化型社区、集中照料型社区、全龄型社区;项目层面的专门建设的为老服务型住房组团;住宅层面的小规模的代际融合居住型住房。这些社区都配备了新的交通和物流设施。我们汲取的案例来自世界各地,如荷兰、英国、美国、澳大利亚、中国、丹麦、韩国、新加坡和瑞典。
表2 部分新型的支持衰弱老年人生活的住宅与社区方案
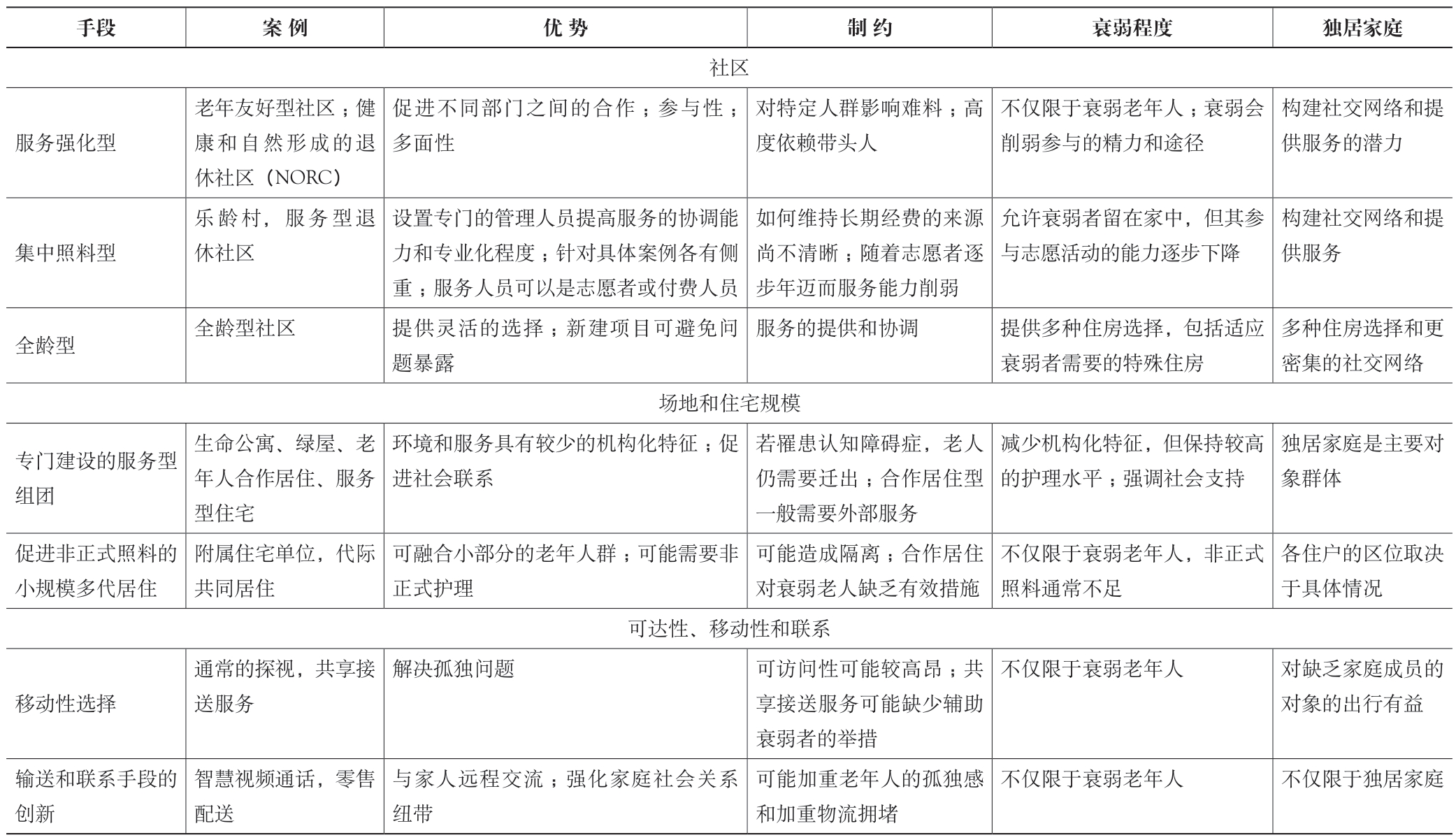
手段案 例优 势制 约衰弱程度独居家庭社区服务强化型老年友好型社区;健康和自然形成的退休社区(NORC)促进不同部门之间的合作;参与性;多面性对特定人群影响难料;高度依赖带头人不仅限于衰弱老年人;衰弱会削弱参与的精力和途径构建社交网络和提供服务的潜力集中照料型乐龄村,服务型退休社区设置专门的管理人员提高服务的协调能力和专业化程度;针对具体案例各有侧重;服务人员可以是志愿者或付费人员如何维持长期经费的来源尚不清晰;随着志愿者逐步年迈而服务能力削弱允许衰弱者留在家中,但其参与志愿活动的能力逐步下降构建社交网络和提供服务全龄型全龄型社区提供灵活的选择;新建项目可避免问题暴露服务的提供和协调提供多种住房选择,包括适应衰弱者需要的特殊住房多种住房选择和更密集的社交网络场地和住宅规模专门建设的服务型组团生命公寓、绿屋、老年人合作居住、服务型住宅环境和服务具有较少的机构化特征; 促进社会联系若罹患认知障碍症,老人仍需要迁出;合作居住型一般需要外部服务减少机构化特征,但保持较高的护理水平;强调社会支持独居家庭是主要对象群体促进非正式照料的小规模多代居住附属住宅单位,代际共同居住可融合小部分的老年人群;可能需要非正式护理可能造成隔离;合作居住对衰弱老人缺乏有效措施不仅限于衰弱老年人,非正式照料通常不足各住户的区位取决于具体情况可达性、移动性和联系移动性选择通常的探视,共享接送服务解决孤独问题可访问性可能较高昂;共享接送服务可能缺少辅助衰弱者的举措不仅限于衰弱老年人对缺乏家庭成员的对象的出行有益输送和联系手段的创新智慧视频通话,零售配送与家人远程交流;强化家庭社会关系纽带可能加重老年人的孤独感和加重物流拥堵不仅限于衰弱老年人不仅限于独居家庭
下文依次介绍上面提到的模式,在案例基础上进行评述和总结。这些模式的成功与否在很大程度上取决于不同专业和部门(例如企业、政府、教育机构和社区)之间的协作。规划师和设计师在这种协作中应发挥关键的衔接和参与作用,促进环境发挥对衰弱老年人的支持作用(Frye, 2014)(表3)。
表3 城市规划师与设计师在新型解决途径中发挥的作用
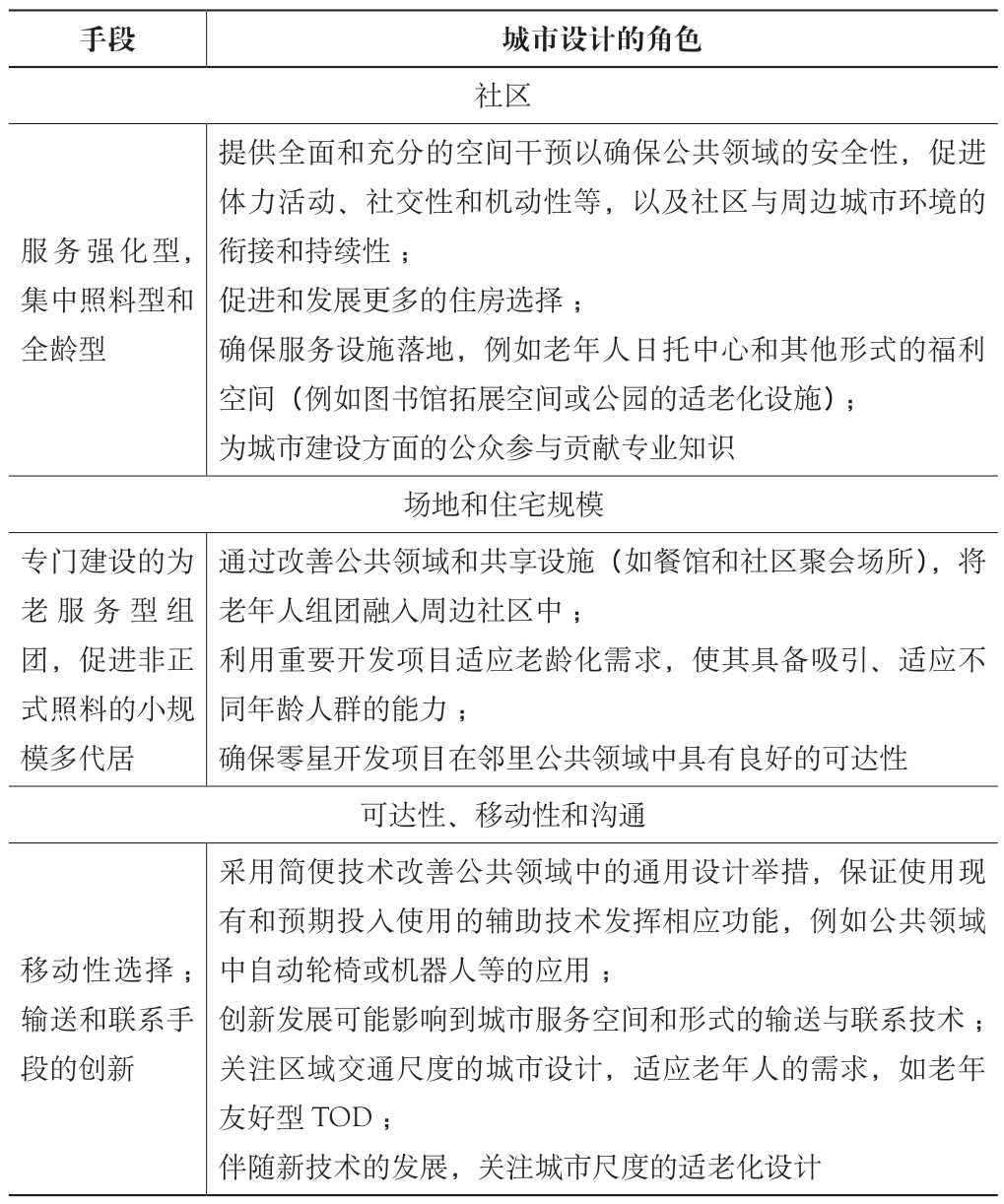
手段城市设计的角色社区服务强化型,集中照料型和全龄型提供全面和充分的空间干预以确保公共领域的安全性,促进体力活动、社交性和机动性等,以及社区与周边城市环境的衔接和持续性;促进和发展更多的住房选择;确保服务设施落地,例如老年人日托中心和其他形式的福利空间(例如图书馆拓展空间或公园的适老化设施);为城市建设方面的公众参与贡献专业知识场地和住宅规模专门建设的为老服务型组团,促进非正式照料的小规模多代居通过改善公共领域和共享设施(如餐馆和社区聚会场所),将老年人组团融入周边社区中;利用重要开发项目适应老龄化需求,使其具备吸引、适应不同年龄人群的能力;确保零星开发项目在邻里公共领域中具有良好的可达性可达性、移动性和沟通移动性选择;输送和联系手段的创新采用简便技术改善公共领域中的通用设计举措,保证使用现有和预期投入使用的辅助技术发挥相应功能,例如公共领域中自动轮椅或机器人等的应用;创新发展可能影响到城市服务空间和形式的输送与联系技术;关注区域交通尺度的城市设计,适应老年人的需求,如老年友好型TOD;伴随新技术的发展,关注城市尺度的适老化设计
2 社区层面的策略
2.1 服务强化型社区
该策略基于不同部门(例如地方政府、卫生部门、商业和非营利组织)的组织协调,使用多种策略促进既有居住环境的服务升级。这一过程不仅需要大量的专家参与,也需要一定的老年人的参与。
2.1.1 老年友好型社区
2007 年由世界卫生组织(WHO)提出的老年友好型社区(age-friendly communities)建立在早期健康城市举措的基础上。这项倡议由全球范围内35 个城市共同发起,前期经历了158 个焦点小组讨论,涉及1 485 位60 岁及以上老年人、250 位照料提供者、515 位服务供应者(Plouffe & Kalache,2010)。讨论以“城市的景观、建筑、交通和住房对机动性、卫生习惯、社会参与、自主的影响,以及反过来,孤独、失能和社会排斥对城市的影响”为主题,对象既包括发达国家,也包括发展中国家(Plouffe & Kalache, 2010; WHO, 2007)。该计划强调城市设计应关注包含老年人在内的各年龄、各能力群体,而不仅仅针对老年人。到2017 年为止,世卫组织的全球老年友好城市和社区网络(GNAFCC: Global Network for Age-friendly Cities and Communities)已拥有500 多个成员,另外还有其他社区和组织从事这项工作(WHO, 2017)。
纽约自2007 年就开始促进相关实践,是较早响应全球老年友好型社区倡议的城市。到2017 年,纽约已颁布了涉及6 个领域的86 项举措,内容涉及健康和社会服务、住房、公共空间和交通、公共安全、联系和信息、社区和公众参与(Age-Friendly NYC, 2017)。尽管相关举措并不完全来自于“老年友好型纽约”框架,但后者提出的行动方向加强了公共部门、机构和私人部门与公众在目标和行动方面的协调。
2.1.2 健康的退休社区
自然形成的退休社区(NORC: Naturally Occuring Retirment Community)是指因老年居民迁入、年轻人迁出而逐渐形成的以老年居民为主的特定区域或建筑物。大多数退休社区原来并不具备专门的适老化环境特征和相关服务,需要借助特定策略实现转型。值得注意的是健康的退休社区和社会支持的退休社区(下文具体讨论)这两类具体实践。前者关注的是通过创造健康环境而非健康服务实现健康目标,如“促进活动、减少压力、提高社区感和幸福感”(Masotti et al., 2006: 1167),创建易于步行、便于乘坐交通和开展社交活动的空间,鼓励老年人参与治理和创业(Masotti et al.,2006)。马索蒂(Masotti)等人提出的理念主要面向健康或活跃老人,而不是那些行动不便的老年人,但对一些相关实践仍具有重要价值。
2.1.3 启示
上述模式涉及公共设施、开放空间、交通和整体社区生活的改善。在构建老年友好的社区网络的同时也营造出某些类似于专门退休社区的特点(Alidoust et al., 2017)。这类模式主要由专家引领设计,但需要老年人的参与。它们不专门针对衰弱人群或小型独居家庭,毕竟衰弱老人很难真正参与并道出他们的需求,认知障碍症患者同样如此(Mitchell et al., 2004)。城市设计师和规划人员发挥的作用主要体现在对空间的整体性和公共领域的改善。
2.2 集中照料型社区
这种模式帮助在家居住的老年人就近从特定范围内获得部分服务,即在不离开原来住所的前提下获得类似专门养老社区水平的服务。管理员或协调员负责将居民与志愿者、公共服务和私人服务联结起来。老年居民邻近居住,便于获得社会支持(Greenfield et al., 2013)。
2.2.1 乐龄村运动
2001 年从波士顿贝肯山(Beacon Hill)社区发起的乐龄村运动(Village Movement)向55 岁以上的居民提供专业化服务。老年人通过非营利组织会员模式获得社交活动、陪伴、家庭护理、保健和家政服务等。服务的提供者包括由老年人自己组织的志愿者团队、有偿的组织方和经过资格预审的供应商(McDonough & Davitt 2011: 530; Greenfield et al.,2013)。尽管不同乐龄村的实际情况略有差异,但共同点是老年人自己承担领导者责任(Capital Impact Partners, 2015)。乐龄村的会员费适中(通常为数百美元,低收入人士还能享受折扣),主要用于支付协调员的工资。居民通过聚餐、参加读书俱乐部和其他社交活动建立社交关系(McDonough &Davitt, 2011: 530)。
根据现有的实践,乐龄村有草根模式(独立的非营利性组织)、赞助模式(由现有的社会服务机构提供支持)、小型乐龄村的集聚网络,以及利用时间银行降低志愿服务费用等类型(Capital Impact Partners, 2015)。不过,随着居民年龄的增长和失能率的增加,乐龄村依靠志愿者提供服务的模式将面对挑战(Greenfield et al., 2013)。
2.2.2 支持服务型退休社区
上文提到,自然形成的退休社区是老年居民密集的地区。退休社区可以通过增加可协调的服务、管理人员(例如社会工作者),举办步行俱乐部或教育计划等活动,设置交通服务,创建更适老化的环境来提升自己(Ivery et al., 2010;Greenfield et al., 2013; Greenfield, 2015)。这些支持服务型的退休社区也很关注老年居民之间的互动,其服务项目与乐龄村模式相近,但它更强调社会服务和服务供应商的主导。第一个这样的退休社区诞生于1980 年代纽约的一个合作公寓(co-op apartment)街区,由于原住民老龄化情况严重,合作公寓的管委会采取了与外部机构签订服务合同的方式,从此这一模式得到了系统化的发展(Lawler, 2001)。1990 年代,纽约的几处保障性住房成为退休社区(New York State office for the Aging, n.d.),而这一模式在低密度地区也得到了应用(Ivery et al., 2010)。
格林菲尔德等(Greenfield et al., 2013)在采访了69 个乐龄村和62 个支持服务型退休社区的项目负责人后发现,相比乐龄村的居民,退休社区的居民通常收入不高、年龄较大、存在较明显的功能障碍,因而更适合由管理人员来带动。尽管支持服务型退休社区也鼓励与邻居互动以便相互支持,但格林菲尔德(Greenfield, 2016)的调研表明,这里的老年人能从邻里互助中得到的帮助并不多,仅局限于长期积累的熟人之间。他们倾向于在财务、医疗、耗时的事务,或者涉及隐私的事务上获得专业帮助。随着年龄的增长,人们提供帮助的能力越来越弱,而获得帮助的需求越来越强,这一情况也普遍存在于其他模式之中。
支持服务型退休社区与以色列1990 年代出现的支持型社区较为接近。后者每个社区通常有200 名左右居家老年人,由2~3 名服务协调专员来安排服务、社会支持和志愿者(Billig, 2004),同时提供24 小时紧急呼叫服务、医疗服务、陪送就医以及日常维修服务等。类似的项目如“Vermont SASH”(SASH: Support and Services at Home),为保障性住房等集中居住的老年人协调医疗和其他服务,致力于减少医疗支出和延长老年人在家独立生活的时间(RTI International and LeadingAge, 2016)。老年人的日托中心也可以被整合到这样的支持型社区中来(图2)。

图2 适老环境中社区、场地和交通的改善
资料来源:https://www.geograph.org.uk/more.php?id=2949502
2.2.3 启示
上述模式让老年人留在自己原先的住所里,但可以享受到有组织的服务和社会活动。乐龄村的特色是老年人的参与,但当成员衰弱到无力承担志愿者服务时乐龄村的出路尚有待探索,尤其是对那些原本就拥有较少资源的老年人而言。支持服务型退休社区拥有相对较高的专业化组织,但需要稳定的资金流支持其持续运作。已有一些实践尝试将上述两者综合运用,比如在本社区志愿者服务的基础上补充来自社区以外的资源。随着现有社交网络的逐渐弱化,这种模式具有一定社交互动的潜力。不过,延长老年人在家居住的时间也会带来房屋周转率的下降。总之,无论是乐龄村还是支持服务型退休社区,老年人都不必迁居,对于规划师和设计师来说,工作的重点是创造更加友好的社区环境并开展相应的居家环境适老化改造。
2.3 全龄型社区和乡镇
全龄型社区是老年人迁居至大型活跃退休社区之外的另一个选择。全龄型社区将为老年人提供的服务整合到大型重建或新城建设计划中。作为居住人口的一部分,老年人有多种住房选择(Jones et al., 2008)。这一模式现阶段尚未得到充分的实践。
2.3.1 霍利街项目
伦敦的霍利街(Holly Street)综合地产项目尽管尚无公开评估但颇值得研究。这是一个大型公共住房社区,居民大多在1960 年代移居至此,目前老龄化程度很高。重建项目自1990 年代开始持续至今,竣工后预计将有近1 000 套住宅(Hackney, 2016)。除了为大众提供住房外,重建项目提供了若干针对老龄人口的新建住房选择:如较小的套型,设有服务台和无障碍设施的公寓街坊,服务型住房/协助型居住模式和相应的老年人日托中心,以及40 套专门为衰弱老年人提供的公寓(Hanson, 2001: 47)。这种模式便于在新建社区中应用。正如汉森(Hanson, 2001: 47)指出的那样,该模式不仅仅是住房类型和产权的混合,还包括社会服务、健康和交通要素的混合,需要不同部门和机构之间的协作。
2.3.2 启示
全龄型社区的构建需要在新建或改造社区的基础上付出更多协调方面的努力,但对于提升老年居民的生活质量具有巨大潜力。该模式具有宽广的拓展空间,如将为老年人提供的住房和服务嵌入建成环境。社区层面可能遇到的局限是土地资源短缺,以及开发商、服务提供商和政府机构等之间存在的协调难度,这也是为何这类举措没有太多成功案例的原因所在。城市规划师和设计师应倡导为全年龄段设计的手段,在建设、开发或改造过程中关注适合老年人需要的住房、服务和开放空间。这其中,住宅组群和公共领域的设计至关重要。
3 场地和住宅层面的对策
3.1 专门建设的服务型组团
如上文所述,现阶段已经有一系列针对老年人居住问题的举措。对于那些情况较复杂的老年人,如何通过创新提供高水平的服务显得至关重要。为此,自1980 年代和1990年代以来,澳大利亚、瑞典和美国等很多国家均将养老院等设施作为研究的焦点(Forsyth, 1992; Jones et al., 2008: 57;Sharkey et al., 2011)。人们尝试将养老机构划分为较小的组团并营造居家的氛围。这类组团既可以独立存在,也可以成组存在于特定院落或楼宇之中。
以“绿屋计划”(The Green House)为例,这是一项基于养老院的创新设计,与英国艾比菲尔德房屋的早期住房模型(Abbeyfield, 2018)较为相似。绿屋计划既可以独立运营,也可以作为持续护理型退休社区的一部分。在美国,绿屋在罗伯特·伍德·约翰逊基金会(Robert Wood Johnson Foundation)的促进下得到了一定实践。一所绿屋通常居住9~12 名老人(Sharkey et al., 2011)。与传统的养老院相比,绿屋提供的服务更为灵活,机构组织较为扁平化。服务人员在这里被称为“Shahbazim”(注册护士助手),围绕着维护老年人的身体机能承担着复合职能。绿屋的居室空间围绕着公用餐厅、开放式厨房和可以通向户外的客厅组织 (Jenkens et al., 2011)。
从运行情况来看,绿屋的成本略高于传统养老院,但比后者拥有更宽裕的空间和更多配套设施。不过,附属型的绿屋可以在较小的规模下以较低的成本满足健康、安全等相关法规,运营成本与一般养老院不相上下(Jenkens et al.,2011)。通过将管理的时间成本转化为直接提供照料服务,绿屋获得了较高的居民满意度和健康成果(Sharkey et al.,2011; Jenkens et al., 2011)。夏基等(Sharkey et al., 2011)曾将14 座绿屋与传统的养老院相比较(其中一些绿屋和养老院属于同样的机构),综合实地考察,从医疗保险(medicare)和医疗补助(medicaid)获得统计数据,并针对绿屋员工开展了为期3 天的活动日志调查,证实了绿屋在运营方面的优越性。
3.1.1 生命公寓
荷兰“人本养老院”(Humanitas Home)提供的生命公寓(apartments for life)是一种具有提供高水平服务能力的居住形式。生命公寓通常由100~250 个居住单元构成,配备了向社会开放的餐厅和相关的服务设施(Jones et al., 2008: 57)。需要不同照料程度(包括专业护理)的老年人均可入住,但患有深度认知症的老人会被安置在像绿屋这样的独立小组团内。
生命公寓的居住单元面积从70 ~ 300m2 不等,配有阳台及便于轮椅和担架进出的空间。居住单元内部普遍采用压杆手柄、可调节水槽、电子钥匙等设备(Birkbeck, 2014)。除了专门的护理人员外,志愿者也是重要的服务人员并可得到一定的津贴。居民可以使用人本养老院的服务,也可以使用其他公司的服务。“每个生命公寓通常都配备有个人照料、专业护理、心理咨询师、社会工作者、营养师、言语治疗师、全科医生和其他健康与护理服务,这些服务大多像沿街店铺一样置于设施的底层”(Birkbeck, 2014: 101)。
3.1.2 服务型公寓
与生命公寓类似的模式还有服务型公寓(apartments with services),不同的是其服务内容不如养老院广泛。譬如新加坡最新开发的、位于交通站点附近的“甘榜金钟”(Kampung Admiralty,又称“金钟村”[Village Admiralty]),利用垂直交通将老年公寓与公共空间结合,创造代际互动的机会。项目设有一个积极老龄化活动中心,以及零售、商业空间和社区服务设施,如小贩中心(hawker center)、美食广场、社区花园(户外空间)和托儿中心(Straits Times,2017)。在新加坡完善的社会服务体系支持下,该项目接近“生命公寓”的特征,为老年人提供的附加服务持续增长。但可提供的服务是否能够满足衰弱老年人的需求尚不明确。
3.1.3 老年人合作居住模式
老年人合作居住(elder cohousing)模式以10~50 户居民为常见规模,共用就餐区和厨房区,多采用共管公寓式所有权。居住单元内的部分空间具有公共空间的特征(Wardrip,2010)。实际上,起初这一模式是代际共同居住的模式,居民多为年轻人或中年人。后来,在荷兰、丹麦、瑞典和美国涌现出专门以中老年人为主的此类开发项目(Jones et al.,2008; De LaGrange, 2014)。
支持合作居住的居民大多倾向于选择自助式的集中服务(Wardrip, 2010; Durrett, 2009),但实际得到的多为社会支持而非针对健康或日常活动的服务。要想获得更多服务,老年人必须由更广泛的服务网络提供支持(如支持服务型退休社区、乐龄村或针对个人的单独服务)。就目前情况而言,当居民的身体逐渐衰弱而需要得到更多照料时,老年人合住模式与普通住房一样也得从外界获取服务。丹麦的Munksogard是一个有代表性的案例,在一项为数100 个居住单元的开发项目中,有20 个居住单元被用于老年人合住。自2000 年投入运营以来,服务内容逐渐区分为两类:一类是由居民提供的内部非正式社会支持,另一类是由政府提供的居家照料,例如协助沐浴、穿衣等(Durrett, 2009: 57)。
3.1.4 启示
综上所述,目前基于场地和住房的层面已经出现了很多创新——有的可以为老年人提供较高水平的非正式社会支持,有的可以提供较为密集的看护服务并融入普通社区。这类模式需要具备良好服务能力和良好设计的用地,在为衰弱群体提供高水平服务的同时也对自理老年人具有吸引力。专门建设服务型组团需要在项目建设的前期投入必要的成本,但与项目实施完毕再进行改造相比仍是经济划算的(Gobtop & Memken, 2005; Judd et al., 2010)。同时,尽管这类组团一般在较小的场地或街区开展,但其功能性却对周边环境具有重要的辐射作用。
3.2 小规模代际融合型住房
以多代际居民混合和小型乐龄村为主要模式,老年人在既有或新建设施中与其他年龄阶段的居民共同居住。独居老人或老年夫妇采用附属公寓或小型组团的形式构成共同居住的格局,好处是可在一定程度上促进社会支持和非正式照料。
3.2.1 合作居住
合作居住(cohousing)有可能成为发展代际融合型住房的基础(Jones et al., 2008)。但由于合作居住项目的创建者年龄一般相对较轻,不了解如何让老年人适应这一居住模式,尤其是在他们需要更多服务的情况下。美国共同居住房屋协会(Cohousing Association of the United States)的调查显示该模式尚存在不少挑战,如缺乏可达性的设施、决策质量不高、家务和烹饪活动不好分担,以及需要大量的外部协助等(De LaGrange, 2014)。德拉格朗热(De LaGrange)关于房屋周转的报告表明,创建合作居住社区的年长居民很难从年轻成员那里获得足够的认同,即便是在新成员较少的稳定社区里,长者也常常感到孤立无援。即使是在那些提供较高水平服务的合作居住社区里,人们也并不常讨论伴随年龄增长而必然要面对的服务需求攀升,而那些必须依赖周边环境才能提供的服务并不会恰巧总能满足需求。总体来看,合作居住模式想要大规模应用,情况会比较复杂,尤其是对衰弱老年人而言。
3.2.2 附属居住单元
附属居住单元(accessory dwelling units)既可以是在原有建筑基础上开辟或加建的居住单元,也可以是在原有社区范围内新建的居住单元。1975 年澳大利亚的维多利亚式可移动单元(Victorian moveable units),也称“祖母公寓”(granny flat)是较早的尝试。该项目既包含在售住房单元也有部分得到补贴的公共住房单元,通过将可移动的小型居住单元嵌入原有较大住房的庭院,在促进代际共同居住的同时也保护了私密性(Forsyth, 1992: 57)。事实上,无论是否“可移动”,项目的重点在于帮助老年人就近获得看护者、家庭成员或房客的陪伴。
这一做法也被用来提高低密度居住区的居住密度,丰富住房的类型,让小家庭融入进来(Duff, 2012)。附属居住单元通常还具有促进非正式照料的作用,如居住在小公寓中的房客可以协助从事园艺或除雪工作,家庭成员可以帮助老年人做饭、陪伴老年人购物等。附属居住单元自身也可以设计成为方便轮椅使用者的居住空间(例如建在车库上方的马车房形式的公寓),但出于成本的考虑很少有人这样做,毕竟新建或改建的成本相当高。
3.2.3 启示
上述两个模式均可提供一定程度的支持性服务,在与某些服务形式结合的基础上具有更大的应用前景。它们对独居者或希望隔代居住的家庭具有很大的吸引力。然而,上述两种模式本身并不具备提供高水平服务的能力,规划师和设计师既需要确保加建住房单元的选址恰当,也要关注社区环境提供支持性服务的能力。
3.3 出行、输送和联系
技术手段既可以促进老年人的出行,也有助于将老年人需要的物资、服务和社会联系输送到他们手中,进而改变老年人与邻里乃至与世界的关系(Frye, 2014)。健康老年人也可能对散步、骑行、使用社交媒体扩展社交网络等相关的技术感兴趣。而对那些存在健康问题的老年人来说,技术手段在预防社会隔离、获得医疗服务及其他支持方面显得格外重要。目前,个人层面已涌现不少技术支持,如新型轮椅、助行器,家庭图书馆或零售店上门送货等;本文主要针对社区层面的策略及其对社区设计产生的影响进行讨论。
总体而言,对衰弱者的辅助措施既有低技术策略,也有高科技策略。例如,将老年人的住房布置在城镇中心以便缩短出行距离即属于低技术策略,其他如更新人行道铺砌以方便拐杖、助行器和轮椅使用者,提高住房和商业环境对残障人士的友好程度等均属此列,应纳入市、州或国家的法规。高科技策略对同样问题提出的解决方案则包括提供多样化的共享交通服务(如优步[Uber]、来福[Lyft]和需求响应型公共交通),为老年人提供到达最终目的地的必要辅助(Mackett et al., 2008)。高新技术的日新月异给城市空间带来的影响层出不穷,如在线购物对零售商业空间布局的影响等。这或许会给城市设计带来新的挑战,比如辅助机器人帮助老年人出行的同时也会给步行通道造成拥堵压力。
尽管身处瞬息万变的时代,低技术策略仍然十分重要,譬如提供更友好的步行空间,适宜的住房布局,以及创造供人们面对面的交流机会。公平将成为发展的关键原则:城市规划师与设计师应利用设计手段尽力为低收入者、老年人等弱势群体提供适宜的物质环境、交通服务和住房选择。与此同时,结合不断发展变化的技术需求提供适宜的规划设计措施。
4 结论
随着老年人数量的持续增加,他们当中很多人会身患多重疾病,需要帮助来度过日常生活,而且可能独自居住。作者在此重申本文开篇提出的两个关键议题:独居和衰弱老年人家庭将使城市和地区面临哪些挑战?目前有哪些经过实践检验或潜在的规划设计策略可以帮助人们更好地适应这一现实?
安全、便捷的住宅和社区对保持老年人独立生活能力和改善衰弱造成的局限大有裨益,对不断增加的独居家庭意义尤其重大。拥有更多居住选择的老年人可以获取更多的服务,以便就地养老,也可以搬到专门建造的像家一样的养老社区,这些都应由规划师和城市设计师推动进行。这些居住模式中,有一些可能更易于推广,但关键在于多样性,“一体万用”不能满足各年龄段老年人和场所的需求。老龄化意味着老年人的需求在不断变化,有时是逐步变化,有时伴随着疾病突然变化。尽管很多人表示希望就地老化,但这并不局限于他们原先的住宅或公寓(Roy et al., 2017)。其他的居住环境,例如在同一社区但能获得更多照料的安排也许更为适合,对提高房屋的周转率也有好处。
规划设计是一种物质环境、经济和社会维度(包括服务)交叉在一起的行为——其焦点是确保服务对象能够在恰当的时间和地点获得所需的支持。随着老年人口的增长,人们需要建立将健康问题纳入公共决策和地方行动的意识,这涉及公共建设、交通、公园、休闲运动设施,以及规划和住房。城市设计师应在各种创新解决方案中发挥关键的作用(表3),通过不同尺度的实践探索综合的应对之策,包括强化公共领域的重要性,以及整合服务和活动空间等。
但是,规划师和设计师尚未对身患多重疾病、面临各种困难的老年人给予充分的关注。一方面原因是这一群体被社会所忽视,另一方面是为此提供解决方案需要付出大量的协调与创新的努力。需要强调的是,帮助老年人获得安全、可参与的环境和相应的服务,不仅可给社会带来社会和经济利益,更是社会发展的道德义务。
除了衰弱和独居的老年人,住房和环境的建设还应该考虑那些患有认知症和存在各种障碍的群体,如听力、视力残疾或文化隔离的人群。总之,面对老年人口的持续增长,认识到老龄化多重且复杂的需求是非常关键的,这样才能为他们提供更适宜、更完善的养老环境。
[1] Abbeyfield Web Site[EB/OL]. [2018-10-01]. https://www.abbeyfield.com/.
[2] Age-Friendly NYC. New commitments for a city for all ages[EB/OL]. [2018-10-01]. http://www.nyc.gov/html/dfta/downloads/pdf/age_friendly/AgeFriendlyNYC2017.pdf.
[3] ALIDOUST S, BOSMAN C, HOLDEN G, et al. The spatial dimensions of neighbourhood: how older people define it[J]. Journal of urban design,2017, 22(5): 547-567.
[4] BALTES P B, BALTES M M. Psychological perspectives on successful aging:the model of selective optimization with compensation[M] // BALTES P B, BALTES M M, eds. Successful aging: perspectives from the behavioral sciences. Cambridge, The UK: Cambridge University Press, 1990: 1-34.
[5] BANDEEN-ROCHE K, SEPLAKI C L, HUANG J, et al. Frailty in older adults: a nationally representative profile in the United States[J]. Journal of gerontology: medical sciences, 2015, 70(11): 1427-1434.
[6] BARRETT P, Twitchin S. The living environments of community-dwelling older people who become frail: another look at the living standards of older New Zealanders survey[J]. social policy journal of New Zealand, 2006, 28:133-157.
[7] BELL F, Miller M. Life tables for the United States social security areas 1900-2100[EB/OL]. [2018-10-01]. https://www.ssa.gov/oact/NOTES/as116/as116_V.html.
[8] BILLIG M. Supportive communities: an optimal arrangement for the older population?[J]. Journal of sociology and social welfare, 2004, 31(3): 131-151.
[9] BIRKBECK D. Happy meals: finding happiness with Hans Becker and the humanitas care model[J]. Architectural design, 2014, 84(2): 94-101.
[10] BUCKINX F Y, ROLLAND J Y, REGINSTER C, et al. Burden of frailty in the elderly population: perspectives for a public health challenge[J]. Archives of public health, 2015(73): 19.
[11] BYLES J E, MACKENZIE L, REDMAN S, et al. Supporting housing and neighbourhoods for healthy ageing: findings form the Housing and Independent Living Study (HAIL)[J]. Australasian journal on ageing, 2014,33(1): 29-35.
[12] Capital Impact Partners. Sustaining the village movement: lessons from pioneers about village business models and sustainability[EB/OL]. [2018-10-01]. https://www.capitalimpact.org/wp-content/uploads/2015/10/2015-Sustaining-The-Village-Movement.pdf.
[13] CARMONA M, T. HEATH T, OC T, et al. Public places, urban spaces: the dimensions of urban design[M]. Oxford: Architectural Press, 2003.
[14] CHERNEW M, CUTLER D M, GHOSH K, et al. Understanding the improvements in disability free life expectancy in the U.S. elderly population[EB/OL]. [2018-10-01]. https://scholar.harvard.edu/files/cutler/files/w22306.pdf.
[15] CLARK P, NIEUWENHUIJSEN E R. Environments for healthy ageing: a critical review[J]. Maturitas, 2009, 64: 14-19.
[16] CLEGG A, YOUNG J, ILIFFE S, et al. Frailty in elderly people[J]. Lancet,2013, 381: 752-762.
[17] DELAGRANGE K. Elder cohousing - how viable is cohousing for an aging population? [EB/OL]. [2018-10-01]. http://www.cohousing.org/eldercohousing.
[18] DIAZ M K. An ecological framework of place: situating environmental gerontology within a life course perspective[J]. International journal of aging and human development, 2014, 79(3): 183-209.
[19] DUFF S. The possibilities in neighbourhoods – utilizing accessory apartments in existing homes to address social, environmental, and economic issues[J]. Urban design international, 2012, 17(1): 33-44.
[20] DURRETT C. Senior cohousing: a community approach to independent living—the handbook[M]. 2nd ed. Gabriola Island, BC: New Society Press,2009.
[21] FORSYTH A. Changing places: case studies of innovations in housing for older people[R]. Canberra: Australian Government Publishing Service,1992.
[22] FORSYTH A. Global suburbia and the transition century: physical suburbs in the long term[J]. Urban design international, 2014, 19(4): 259-273.
[23] FORSYTH A, SALOMON E, Smead L. Creating healthy neighborhoods:evidence-based planning and design strategies[M]. Chicago: APA Planners Press, 2017.
[24] FRIED L P. Interventions for human frailty: physical activity as a model[J].Cold spring harbor perspectives in medicine. DOI: 10.1101/cshperspect.a025916.
[25] FRYE A. Growing old in the city[J]. Journal of urban design, 2014, 19(3):269-274.
[26] GOBTOP S M, MEMKEN J A. Housing the elderly: investigating solutions to help seniors age in place[J]. Housing and society, 2005, 32(1): 71-84.
[27] GREENFIELD E A. Support from neighbors and aging in place: can NORC programs make a difference[J]. The gerontologist, 2016, 56(4): 651-659.
[28] GREENFIELD E A, SCHARLACH A E, LEHNING A J, et al. A tale of two community initiatives for promoting aging in place: similarities and differences in the national implementation of NORC programs and Villages[J]. The gerontologist, 2013, 53(6): 928-938.
[29] Hackney. Holly Street Estate[EB/OL]. [2018-10-01]. https://www.hackney.gov.uk/holly-street-estate.
[30] HANSON J. From ‘special needs’ to ‘lifestyle choices’: articulating the demand for ‘third age’ housing[M] // PEACE S M, HOLLAND C, eds.Inclusive housing in an ageing society: innovative approaches. Bristol: The Policy Press, 2001.
[31] HARTTGEN K, KOWAL P, STRULIK H, et al. Patterns of frailty in older adults: comparing results from higher and lower income countries using the Survey of Health, Ageing and Retirement in Europe (SHARE) and the Study on Global AGEing and Adult Health (SAGE)[J]. PLoS one, 2013, 8(10):e75847.
[32] HE W, GOODKIND D, KOWAL P. An aging world (2015) international population reports[R]. Washington, DC: The US Census, 2016.
[33] HUNTER R H, SYDKES K, LOWMAN S G, et al. Environmental and policy change to support healthy aging[J]. Journal of aging and social policy,2011, 23(4): 354-371.
[34] Institute for Human Centered Design[EB/OL]. Principles. [2018-10-01].https://humancentereddesign.org/inclusive-design/principles.
[35] IVERY J M, AKSTEIN-KAHAN D, MURPHY K C. NORC Supportive services model implementation and community capacity[J]. Journal of gerontological social work, 2010, 53(1): 21-42.
[36] JENKENS R T, SULT N, LESSELL D, et al. Financial implications of the green house model[J]. Seniors housing and care journal, 2011, 19(1): 3-22.
[37] JONES A, TILSE C, Bartlett H. Integrated support and care for people in later life[D]. Melbourne: Australian Housing and Urban Research Institute,2008.
[38] JUDD B, OLSBERG D, QUINN J, et al. Dwelling, land and neighborhood use by older homeowners[R]. Australian Housing and Urban Research Institute Report No. 144. Melbourne: AHURI, 2010.
[39] Joint Center for Housing Studies of Harvard University. Projections and implications of housing an aging population: older households 2015-2035[R]. Cambridge, MA: Joint Center for Housing Studies, 2016.
[40] KASKER J D, FREEDMAN V A, SPILLMAN B C, et al. The disproportionate impact of dementia on family and unpaid caregiving to older adults[J]. Health affairs, 2015, 34(10): 1642-1649.
[41] KRIEGER A. Where and how does urban design happen?[J]. Harvard design magazine, 2006, 24: 64-71.
[42] LAFORTUNE G, BALESTAT G, The Disability Study Expert Group Members. Trends in severe disability among elderly people: assessing the evidence in 12 OECD countries and the future implications[R]. Paris:OECD, 2007.
[43] LANG J. Urban design: a typology of procedures and products[M]. Oxford:Architectural Press, 2005.
[44] LAWLER K. Aging in place: coordinating housing and health care provision for America′s growing elderly population[R/OL]. [2018-10-01]. Cambridge,MA: Joint Center for Housing Studies of Harvard University, 2001. http://www.jchs.harvard.edu/sites/jchs.harvard.edu/files/lawler_w01-13.pdf.
[45] LAWTON M, NAHEMOW L. Ecology and the aging process[M] //EISDORFER C, LAWTON M, eds. The psychology of adult development and aging. Washington DC: American Psychological Association, 1973: 619-674.
[46] LAWTON M. Environment and aging[R]. Albany, New York: Center for the Study of Aging, 1980.
[47] LAWTON M. Competence, environmental press, and the adaptation of older people[M] // LAWTON M, WINDLEY P, BYERTS T, eds. Aging and the environment. New York: Springer, 1982: 33-59.
[48] LIEN LL, STEGGELL C D, IWARSSON S. Adaptive strategies and personenvironment fit among functionally limited older adults aging in place: a mixed methods approach[J]. International journal of environmental research and public health, 2015, 12(9): 11954-11974.
[49] MACKETT R L, ACHUTHAN K, TITHERIDGE H. AMELIA: making streets more accessible for people with mobility difficulties[J]. Urban design international, 2008, 13: 80-89.
[50] MASOTTI P J, FRICK R, JOHNSON-MASOTTI A, et al. Naturally occurring retirement communities: a low-cost approach to facilitating healthy aging[J]. American journal of public health, 2006, 96(7): 1164-1170.
[51] MCDONOUGH K E, DAVITT J K. It takes a village: community practice,social work, and aging in place[J]. Journal of gerontological social work,2011, 54: 528-541.
[52] MITCHELL L, Burton E, RAMAN S. Dementia-friendly cities: designing intelligible neighbourhoods for life[J]. Journal of urban design, 2007, 9(1):89-101.
[53] New York Academy of Medicine. Age-friendly NYC. [2018-10-01]. http://nyam.org/age-friendly-nyc/our-work/.
[54] New York State Office for the Aging. Naturally Occurring Retirement Community Supportive Service Program (NORC-SSP) and Neighborhood NORC (NNORC)[EB/OL]. [2018-10-01]. https://aging.ny.gov/NYSOFA/Programs/CommunityBased/NORC-NNORC.cfm.
[55] NIA and WHO. Global health and aging[R]. Washington DC: NIA, 2011.
[56] OECD. SF2.5 Childlessness. [2018-10-01]. https://www.oecd.org/els/family/SF_2-5-Childlessness.pdf.
[57] PARK S, KIM B, CHO J. Formal volunteering among vulnerable older adults from an environmental perspective: does senior housing matter[J].Journal of housing for the elderly, 2017, 31(4): 334-350.
[58] PLOUFFE L, KALACHE A. Towards global age-friendly cities: determining urban features that promote active aging[J]. Journal of urban health, 2010,87(5): 733-739.
[59] PRIOUX F, MAZUY M, BARBIERI M. Recent demographic developments in France: fewer adults live with a partner[J]. Population-E, 2010, 65(3): 363-414.
[60] ROWE J W, KAHN R L. Successful aging[M]. New York: Pantheon Books,1998.
[61] ROWE P, FORSYTH A, KAN H Y. China’s urban communities: concepts,contexts, and well-being[M]. Berlin: Birkhäuser, 2016.
[62] ROY N, DUBE R, DESPRES C, et al. Choosing between staying at home or moving: a systematic review of factors influencing housing decisions among frail older adults[J]. PLoS one, 2018, 13(1): e0189266.
[63] RTI International and Leadingage. Support and Services at Home (SASH)Evaluation: Second Annual Report[R/OL]. [2018-10-01]. https://aspe.hhs.gov/basic-report/support-and-services-home-sash-evaluation-second-annualreport.
[64] Straits Times. Singapore’s first ‘retirement kampung’ stirs to life as residents move in[N/OL]. (2017-10-16) [2018-10-01]. https://www.straitstimes.com/singapore/housing/kampung-admiralty-stirs-to-life-as-residents-move-in.
[65] SHARKEY S, HUDAK S, HORN S D, et al. Frontline caregiver daily practices: a comparison study of traditional nursing homes and the Green House project sites[J]. Journal of the American geriatrics society, 2011, 59:126-132.
[66] U.S. National Cancer Institute. NCI dictionary of cancer terms[EB/OL].[2018-10-01]. https://www.cancer.gov/publications/dictionaries/cancerterms.
[67] WAHL H W, IWARSSON S, OSWALD F. Aging well and the environment:toward an integrative model and research agenda for the future[J]. The gerontologist, 2012, 52(3): 306-316.
[68] WANG W, PARKER K. Record share of Americans have never married: as values, economics and gender patterns change[R]. Washington, DC: Pew Research Center, 2014.
[69] WARDRIP K. Cohousing for older adults[R]. Washington, DC: AARP Public Policy Institute, 2010.
[70] WEST L A, COLE S, GOODKIND D, et al. 65+ in the United States: (2010).current population reports[R]. Washington DC: The US Census Bureau,2014.
[71] World Health Organization. Life expectancy[EB/OL]. [2018-10-01]. http://www.who.int/gho/mortality_burden_disease/life_tables/situation_trends_text/en/.
[72] World Health Organization. Active ageing: a policy framework[EB/OL].[2018-10-01]. http://apps.who.int/iris/bitstream/handle/10665/67215/WHO_NMH_NPH_02.8.pdf?sequence=1.
[73] World Health Organization. Checklist of essential features of age-friendly cities. WHO Resource[EB/OL]. [2018-10-01]. http://www.who.int/ageing/publications/Age_friendly_cities_checklist.pdf.